唐杰医生的科普号
- 精选 子宫脱垂-----一种微创、效果可靠的新式骶棘韧带固定术
盆腔脏器脱垂是目前许多老年女性容易罹患的疾病,它严重地影响了患者的生活质量。严重的出现出血感染、尿失禁、整个子宫、膀胱或直肠脱出或膨出于阴道外。是一种需要及时治疗的疾病。 目前,治疗盆腔脏器脱垂有许多手术方法。大多使用吊带或补片材料,有些采用传统的曼式手术、有些采用保守性治疗方式。这些手术方式都有各自的优缺点,比如材料昂贵、效果不理想、容易复发。甚至有些材料暴露导致患者极度痛苦,需要再次手术处理。 我科目前采用美国部分妇科专家建议的一种较新手术方式---宫颈残端或阴道残端腹腔镜下骶棘韧带固定术治疗中盆腔脱垂患者,取得了满意的效果。所有患者随访3个月-2年无一例复发。该手术方式无需昂贵材料、手术并发症少、效果理想、患者满意、住院时间短、费用相对低廉。 目前国内该类手术开展的医院不多。该术式为广大该类患者提供了一种新的可靠的选择。我们希望为更多患者提供帮助和服务。 医院地址:深圳市罗湖区友谊路47号深圳大学附属罗湖医院妇科微创治疗中心。咨询电话:0755-8225501
唐杰 主任医师 深圳市罗湖区人民医院 妇产科3800人已读 - 精选 子宫肌瘤大——一定要开腹吗?
目前,身患子宫肌瘤疾病的患者越来越多。其中,有许多并没有给患者带来任何不适感觉,也就没有进行治疗。但也有一部分患者,子宫肌瘤较大,较多,或生长部位特殊,而引起一些症状,比如:月经量多、经期延长、下腹胀痛,严重的可以引起重度贫血、大小便习惯的改变。临床上我们一般把直径超过8-10cm的肌瘤称为“巨大肌瘤”。增大较快的肌瘤有恶变的可能,因此,建议积极手术治疗。除此之外,特殊部位生长的肌瘤,比如:黏膜下肌瘤、宫颈肌瘤、阔韧带肌瘤等,也建议积极手术治疗。直径达到或超过5cm的肌壁间或浆膜下肌瘤也建议手术治疗。 那么,一般都有那些手术方式呢?肌瘤剔除术、次全子宫切除术、全子宫切除术等。入路可经阴道、开腹、腹腔镜下。目前,腹腔镜下手术较为普遍,但是它有一定的禁忌症,如:盆腔严重粘连,病人身体状况不适合腹腔镜术式等等。 对于较大的或多发的子宫肌瘤,可以进行腹腔镜下手术吗?答案是肯定的,有些子宫大到如孕5-6个月,依然可以在腹腔镜下完成手术。关键是查体时双侧宫旁有无操作的空间以及手术者的手术能力等等。 当然如果怀疑有恶性可能最好还是开腹手术或肌瘤不要用旋切器粉碎,开一个稍大切口取出。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科1.7万人已读 - 精选 宫颈癌手术后需要补充放化疗的几种情况
宫颈癌目前仍然是发病率最高的妇科恶性肿瘤,并且呈现年轻化趋势。主要的治疗手段是根治性放疗和根治性手术。根治性手术主要有传统的开腹手术和腹腔镜下手术以及目前还无法普及的机器人手术。我科在传统手术和腹腔镜微创手术方面已达到国内先进水平行列。许多患者对于手术后为什么需要补充治疗存在疑问,就此问题做一说明。手术后病理有中高危因素的需要补充放疗或同步放化疗:1.中危因素:局部肿瘤大于4CM、脉管有瘤栓、肿瘤侵及宫颈肌层超过1/2。2.高危因素:淋巴结有转移、阴道切缘有肿瘤残留、宫旁韧带有肿瘤残留。高危因素以及脉管有瘤栓术后需要补充放疗和化疗。化疗以顺铂为主的联合化疗,一般常用两种联合,化疗两次。放疗以体外大野4500CGY,根据情况再补充缩野1000CGY—1500CGY,或阴道腔内补充适当剂量。其它两种中危因素一般仅仅补充体外大野放疗即可。现在也有对于只有一种中危因素存在的患者仅仅给予3-4次化疗,以免放疗影响患者生活质量。愿所有患者都能够接受规范化、个体化、人性化、微创化的治疗,从而获得最好的疗效和生活质量。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科1.8万人已读 - 精选 小心!!卵巢巧克力囊肿有可能癌变
当前,患卵巢子宫内膜异位囊肿(俗称:巧克力囊肿)的患者不在少数。至今其病因还不清楚,有子宫内膜种植、淋巴及静脉播散、诱导、免疫调节等等各种学说。其主要表现有:下腹痛、痛经、不孕、月经异常等等,严重的还会出现性交痛。一般B超检查可以确诊,血CA125可以升高,但一般不会超过200KIU/L。治疗目的:缩减和去除病灶,减轻和控制疼痛,治疗和促进生育,预防和减少复发。手术方式有:保留生育功能手术(40%复发机率)、保留卵巢功能手术(5%复发机率)、根治性手术(几乎不复发)。目前腹腔镜以作为首选手术方式。 随着临床病例的不断增多,报道有越来越多的巧囊恶变病例(>1%)。那么,那些情况下应该警惕它的恶变呢?医学上总结了这样一些规律:囊肿直径>10cm或明显增大趋势、CA125>200KIU/L、疼痛节律改变、绝经后又复发、影像学检查提示卵巢囊肿内有实性或乳头状结构或病灶血流丰富。病理类型多为透明细胞癌和子宫内膜样癌。因此对于有以上高危信号的病例术中做标本的快速冰冻检查尤为重要。往往病灶内合并有不典型增生,它是前者的癌前病变。治疗则按卵巢癌手术方式进行。 希望本文能够对广大子宫内膜异位症患者有所帮助!注意定期复查、症状异常及时就医。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科4.5万人已读 - 精选 妇科恶性肿瘤非要开腹吗?
目前,随着医学技术的发展,腹腔镜技术在妇科领域已为越来越多的医生所掌握。其创伤小、恢复快、术后并发症少、病人住院时间短等优势已得到了普遍认同。其应用范围也越来越广,除绝大多数妇科良性疾病外,近几年在妇科恶性肿瘤的诊治中也得到了巨大的发展,被越来越多的医生和患者所接受。较传统的开腹手术相比,它的优势得到了体现,同时不增加肿瘤风险。腹腔镜特有的放大和角度调节作用,使得开腹手术困难的部位变得容易,从而最大限度地满足手术的要求,降低了开腹手术常见的一些并发症,比如:肠粘连、肠梗阻。目前腹腔镜较多应用于宫颈癌、子宫内膜癌、子宫肉瘤,早期卵巢癌以及外阴癌的手术中。相信随着医疗技术的不断发展,手术器械的不断改进,会有越来越多的先进技术服务于广大患者。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科1135人已读 - 医学科普 得了宫颈癌,还能圆当“妈妈的梦”吗?
子宫颈癌是发展中国家妇女中第二常见的癌症,超过25%的子宫颈癌患者年龄在40岁以下,且呈现年轻化的态势,未生育妇女的发病率逐渐增多,随着癌症普查技术的不断提高和广泛开展,早期宫颈癌的检出率越来越高,由于平均婚育年龄的推后,患者对生活质量要求的提高,她们迫切需要保留生育功能且维持生殖器官的完整性。早发现、早治疗对提高患者生活质量、延长生存时间、保留生育功能至关重要,而早期宫颈癌的5年生存率高达87%~92% ,为保留生育功能创造可能。随着微创技术的发展及成熟,腹腔镜微创技术也应用于宫颈癌的手术治疗中,也为患者保留生育功能提供了基础。根治性宫颈切除术是早期宫颈癌手术方法之一在不降低治愈率的前提下切除病变的宫颈和广泛的宫旁组织同时行盆腔淋巴结切除术为年轻未生育的宫颈癌患者保留子宫体也保留了生育功能被视为21世纪宫颈癌手术发展的重要标志保留生育功能的宫颈癌手术需要具备哪些条件?A有强烈保留生育功能的愿望。B.临床上无不孕症证据。C.经宫颈活检或锥切证实早期浸润性宫颈癌(FIGOⅠA2~ⅠB1)。D.肿瘤直径≤2cm,浸润深度≤5mm,病灶局限于宫颈外口,未达到颈管上方,未波及内口。E.组织学类型为鳞癌或腺癌。F.CT或MRI检查无淋巴结转移证据。G.宫颈长≥2cm。罗湖医院妇瘤科于2019年初收治了一名26岁的年轻患者卓某,当时未婚未育,入院确定临床分期为宫颈鳞癌IB1期(菜花型),术前经充分讨论及沟通,结合患者意愿,予行腹腔镜保留生育功能的根治性宫颈切除术,术程顺利,取得预期效果。术后半年,卓女士与丈夫携手走进婚姻殿堂,婚后积极备孕。2020年初终于如其所愿,成功自然受孕,成为深圳市首例保留生育功能宫颈癌术后自然受孕的孕妇,于孕15周时在我科行腹腔镜下宫颈环扎术,2021年1月在我院产科足月顺利剖腹产下一子。产后9个月,卓女士意外又自然受孕第二胎,目前孕26+周,产检提示胎盘低置,其它检查指标均正常,希望孕后期顺利,再次见证奇迹! 保留生育功能的宫颈癌手术在宫颈癌手术级别当中属于难度最大,手术程序复杂,术中既要保证子宫的血供及无瘤的原则,又要尽量减少对以后生育的影响。对手术团队人员要求极高,综合考验医生的手术技巧及临床能力。早期宫颈癌患者,找到了专业的妇瘤团队,熊掌和鱼是可以兼得的。
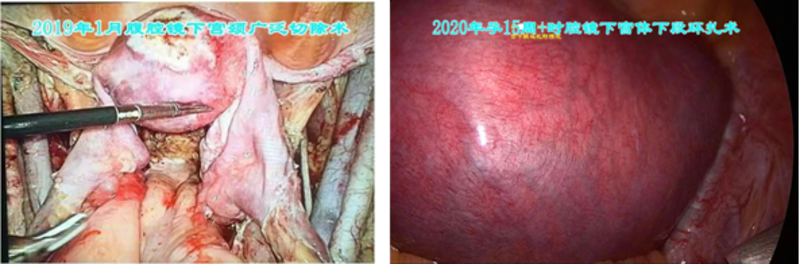 唐杰 主任医师 深圳市罗湖区人民医院 妇产科200人已读
唐杰 主任医师 深圳市罗湖区人民医院 妇产科200人已读 - 医学科普 打赢宫颈癌阻击战之三级预防
30岁的王女士拿到体检报告后陷入了焦虑:“医生,我这报告里写着高危型HPV感染,听说会得宫颈癌,我该怎么办?我有没有得癌?”在妇科门诊,有很多女性朋友都与王女士有着同样的疑问,今天,我们就关于HPV及如何预防宫颈癌的一些常见问题给大家解答。 什么是HPV?HPV也叫人乳头瘤病毒,目前发现超过200种,根据致癌性不同分为高危型和低危型,高危型HPV持续感染是导致宫颈癌的主要原因,其中HPV16和18型与70%以上的宫颈癌相关,主要通过性接触传播。我们体检做的宫颈癌筛查主要是高危型HPV检测。感染了HPV怎么办?其实80%以上的女性一生中至少一次感染或接触HPV,但不是所有感染的人都会患癌。绝大多数HPV感染是一过性的,90%以上的HPV感染可在2年内被身体的免疫细胞清除掉,只有少部分人会呈持续感染状态,导致宫颈细胞发生转化,这部分人发展成宫颈癌的风险会大大增加。从感染到变癌并非一朝一夕,这个过程大约需要几年至十几年的时间,让我们有很好的机会去早发现和阻止宫颈癌的发生。所以,若仅仅只感染了HPV,而宫颈未发生病变,不要过于焦虑,通过改善生活方式、调整心理健康、适当锻炼、戒烟限酒等方式提高机体免疫力,是有可能自然好转的。当然,同时要严格按照医生的嘱咐进行定期检查。 要怎样预防宫颈癌的发生呢?通过“三级防控”措施,即:接种疫苗、定期筛查、宫颈病变的早期诊断及治疗。 第一道防线:疫苗。HPV疫苗可以很好地预防HPV感染,特别是可以预防95%以上的HPV16、18型感染。目前我国9-45岁的女性都可以接种,特别是17岁之前接种效果更好。即使曾经感染过HPV,仍然可以通过接种疫苗得到保护。 第二道防线:筛查。宫颈癌筛查可以帮助我们早期发现宫颈病变。推荐HPV检测和细胞学的联合筛查,这是目前最佳的宫颈癌筛查策略。根据联合筛查的结果,医生会进行分流,或进一步行阴道镜检查,或定期随防。需要强调的是,接种了HPV疫苗的女性仍然需要定期进行宫颈癌筛查,因为目前的HPV疫苗不能完全覆盖所有的高危型HPV。 第三道防线:癌前病变的诊断及治疗。若阴道镜下活检证实为宫颈癌前病变,它分为两级:低级别鳞状上皮内病变(LSIL)和高级别鳞状上皮内病变(HSIL)。低级别病变进展为宫颈癌的机率较低,约60%病变可自然消退,30%病变持续存在,故一般可随访观察,建议6~12个月复查HPV及细胞学。高级别病变约31%~50%可进展为宫颈癌,因此,需要进行手术治疗。目前临床最常用的方法是子宫颈锥切术,包括宫颈环形电切术(LEEP)、冷刀锥切术(CKC)等,根据年龄、生育要求、宫颈条件、检查结果等个体化选择。另外,若低级别病变持续2年存在,也可考虑手术治疗。通过我们及时的诊断和治疗,可以完全阻止宫颈癌变。 宫颈锥切术后还需要定期筛查吗?当然需要。宫颈锥切术后仍有较高的感染HPV及发生宫颈病变的风险。推荐术后6个月进行首次HPV和细胞学检查,如果阴性,则每年进行筛查,连续3年阴性,可间隔2-3年筛查。研究发现高级别鳞状上皮内病变(HSIL)锥切后6个月检查高危型HPV阳性时,即使细胞学未见异常,其发生高级别病变的风险仍为5.8%,因此建议直接转诊阴道镜检查。 为降低宫颈锥切术后HPV感染的发生率,专家推荐适龄女性宫颈锥切术后可接种HPV疫苗。 宫颈癌目前仍是最常见的妇科恶性肿瘤,中国每年新发病例约13万以上,每年有2~3万妇女死于宫颈癌,严重威胁广大女性的健康。高危型HPV持续感染是导致宫颈癌的根本原因。世界卫生组织(WHO)提出2030年达到“90-70-90”的目标: 1.90%的女孩在15岁之前完成HPV疫苗接种。 2.70%的妇女在35岁和45岁之前接受高效的子宫颈癌筛查。 3.90%确诊子宫颈病变的妇女得到合理的治疗和管理。三级防控措施就像三道“防火墙”,只要我们规范的防控,定期筛查,完全可以消除宫颈癌的发生。 所以赢得宫颈癌阻击战的关键就是做好规范的三级防控。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科283人已读 - 医学科普 卵巢癌治疗的新突破
上皮性卵巢癌是公认的女性沉默的杀手,因为早期不宜发现。70一80%的患者发现时就已经是中晚期。传统的治疗方法(手术十化疗)大多经治疗后都会在两年内复发。严重地危及着患者的生命和健康!最近几年随着医学的发展,特别是基因诊断和许多靶向药物的诞生,对这类患者的治疗模式有了有效的完善,即在手术、化疗后进行长期的维持治疗。一般新发的卵巢癌患者除组织病理学、免疫组化检测外,同时行BRCA基因的检测,根据检测结果制定后续的维持治疗方案。维持治疗用药一般是PARP抑制剂,比如奥拉帕利、尼拉帕利等等,有较好的使残存肿瘤细胞凋亡的作用,这类药也已纳入国家医保目录,成为了老百姓用的起的抗肿瘤药。国际、国内大量的临床试验都证实了良好的效果,特别是对BRCA基因有突变的患者获益最大。使很多患者有了长期生存的希望!所以广大患者朋友们不要谈癌色变,有些甚至自暴自弃,一定要听从专业医师的专业指导,接受到精准诊断和科学、合理治疗!相信绝大多数的此类患者均能明显获益!愿医患同心、共降病魔!
唐杰 主任医师 深圳市罗湖区人民医院 妇产科521人已读 - 经典问答 寻求子宫内膜癌的治疗方案
患者提问:疾病:子宫内膜去分化癌病情描述:病人2017.6.29号做的子宫与双附件切除手术,未清扫淋巴,手术中主治医生用手摸淋巴无肿大现象,没有具体做ct查看是否转移,说建议到省肿瘤医院放疗希望提供的帮助:请大夫给看一下这个病情能不放化疗么所就诊医院科室:安丘市人民医院 妇科深圳市罗湖区人民医院妇产科唐杰回复:病理报告情况是什么?患者提问:补充的病例资料患者提问:这是相关影像和病理报告深圳市罗湖区人民医院妇产科唐杰回复:必须补充放化疗。甚至严格来说还需要补充盆腔和腹主动脉旁淋巴结切除。患者提问:有没有比较具体的办法检测淋巴结是否转移,如果有办法,检测后没转移是不是就可以不用切除,再就是靠病人加强自身免疫系统能否抑制肿瘤细胞深圳市罗湖区人民医院妇产科唐杰回复:手术病理检查是最准确的确定有无淋巴结转移的方法。靠自身免疫力起不到决定作用控制肿瘤细胞。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科1639人已读 - 经典问答 子宫内膜非典型增生
患者提问:疾病:子宫内膜复杂性增生伴不典型增生病情描述:女,29岁,11月查出子宫内膜异常增厚,之后宫腔镜,术后当地医院病理会诊为子宫内膜腺肌瘤性息肉,子宫内膜高分化腺癌待除外,建议其他医院会诊,之后去了北京协和医院会诊,结果为子宫内膜复杂性增生伴非典型增生,但是没说非典型增生是轻度,中度,还是中度。我的会诊号是T44207。主任,能查出我的非典型增生的严重程度吗?希望提供的帮助:这个治疗方案有可以吗?所就诊医院科室:中国医科大学第二附属医院 第二妇科治疗情况:医院科室:未填写未填写治疗过程:宫腔镜用药情况:服用说明:醋酸甲羟孕酮深圳市罗湖区人民医院妇产科唐杰回复:可以用该药治疗3个疗程,然后宫腔镜诊刮了解病理变化情况决定下一步处理方案。
唐杰 主任医师 深圳市罗湖区人民医院 妇产科7259人已读





